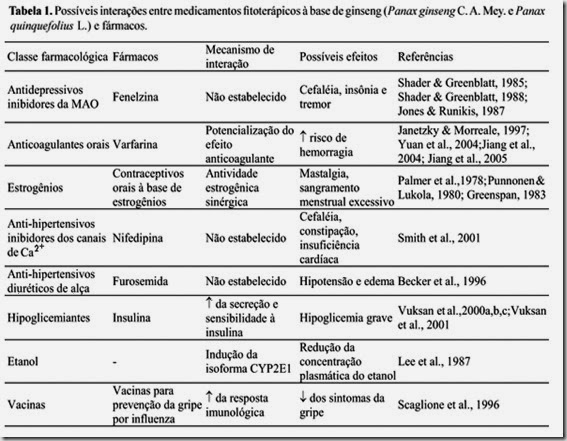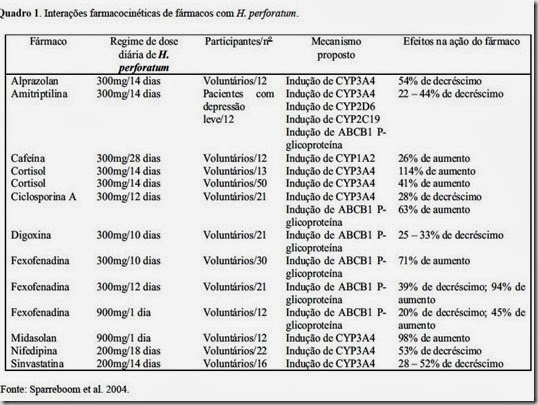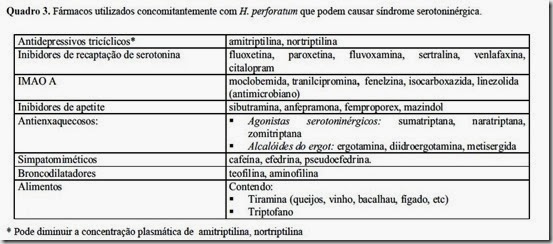
Uso da Acupuntura no Tratamento da Paralisia Facial Periférica - Estudo de Caso
RESUMO
A paralisia facial periférica (PFP) é a neuropatia craniana aguda mais comum entre os pares cranianos, caracterizando-se por uma lesão do nervo facial. Afeta a musculatura mímica da face, como também, a audição, glândulas salivares e lacrimais. O diagnóstico é realizado através de avaliações clínicas e de testes eletrofisiológicos. Vários estudos mostram evidências de efeitos benéficos da acupuntura na PFP, entre eles: melhora da contração muscular, da circulação sanguínea e da nutrição tecidual.
Objetivo. Este estudo teve por objetivo acompanhar a evolução de um paciente com paralisia de Bell, submetido ao tratamento com acupuntura.
Método. Participou deste estudo, uma voluntária com paralisia de Bell, submetida à anamnese e à classificação na escala de House-Brackmann. Foram realizados os testes de função muscular, antes e após a terapia, como também, um teste eletroneuromiografico, antes do tratamento e repetido após 10 e 20 sessões de acupuntura, para avaliar o estado neurofisiológico do nervo facial.
Resultados. A paciente evoluiu do grau V para o grau II na escala de House-Brackmann e de um potencial de ação muscular de 18% para 31%.
Conclusões. Foi observado, através dos testes, que uma boa função dos músculos da face, não caracteriza necessariamente uma total integridade do nervo facial.
INTRODUÇÃO
A paralisia facial periférica (PFP) é considerada a neuropatia craniana aguda mais comum e se caracteriza por uma lesão no nervo facial em todo o seu trajeto ou parte dele, sendo quase sempre unilateral1-3.
O nervo facial é considerado um nervo misto, embora essencialmente motor. É composto por neurofibrilas com função motora e sensorial. O tronco do nervo facial apresenta quatro componentes funcionais, sendo dois aferentes e dois eferentes. As fibras aferentes levam a impressão gustativa dos 2/3 anteriores da língua, conduzem a sensibilidade profunda dos músculos faciais e impulsos sensitivos oriundos da membrana e caixa timpânica e meato acústico externo. As fibras eferentes fornecem inervação motora aos músculos da mímica facial, como também inervam as glândulas lacrimais, as mucosas nasal, bucal e faríngea4.
Na PFP ocorre paralisia parcial ou completa dos músculos da hemiface afetada, estando a musculatura desviada para o lado contralateral. Pode haver também, outras características clínicas que variam de acordo com a localização e grau da lesão no nervo facial, onde o paciente pode referir, na hemiface ipsilateral à lesão, hipersensibilidade auditiva (hiperacusia), incapacidade de fechar os olhos (lagoftalmo), redução do reflexo de piscar e redução do paladar, distúrbios da salivação e do lacrimejamento, dormência ao redor da orelha5-9.
Geralmente, atinge pessoas entre 15 e 45 anos de idade e é estimada mundialmente em 20-25 casos por 100.000 habitantes por ano, havendo uma ligeira predominância do gênero feminino, sendo esta prevalência aumentada em gestantes (43 casos por 100.000)1,5,9.
Aproximadamente metade da população afetada pela PFP tem etiologia idiopática, também chamada de paralisia de Bell, cujos mecanismos patológicos mais aceitos são a infecção viral, isquemia, doença auto-imune e inflamação em áreas longitudinais do nervo. A segunda maior incidência de PFP é de origem traumática. Um dos principais fatores de risco é a hipertensão arterial, como também, diabete mélito e gravidez1,5,6,9,10.
O diagnóstico da PFP é realizado através de avaliações clínicas e de testes eletrofisiológicos, que têm como objetivo avaliar a extensão do comprometimento do nervo facial. A eletroneuromiografia é o mais preciso teste elétrico para avaliação de degeneração neural e prognóstico de recuperação. O prognóstico dependerá do tipo de lesão, quantidade de tecido cicatricial, nutrição do nervo, idade do paciente e da terapêutica instituída7,10-13.
Dentre os tratamentos mais utilizados na PFP estão os corticosteróides, agentes antivirais, descompressão cirúrgica, fisioterapia e acupuntura, no entanto, ainda há muitas controvérsias a respeito das intervenções terapêuticas, assim como da decisão clínica de tratar ou não os pacientes, já que um grande percentual deles se recupera sem nenhum tratamento5,12,14-16.
A literatura demonstra vários efeitos benéficos da acupuntura no tratamento da PFP. Esta técnica visa o tratamento das enfermidades pela aplicação de estímulos através da pele, com a inserção de agulhas em pontos específicos chamados acupontos. Trata-se de uma terapia reflexa em que o estímulo de uma área age sobre a outra6,14,17. Acredita-se que os pontos de acupuntura estimulem o sistema nervoso central a liberar substâncias químicas para os músculos, medula espinhal e cérebro, através de três mecanismos principais: condução de sinais eletromagnéticos, ativação de sistemas de opióide e mudanças na química cerebral. Estes mecanismos estimulam a liberação de neurotransmissores e neurohormônios capazes de interferir na sensibilidade e função motora18.
Na paralisia de Bell, considera-se que o tratamento com acupuntura aumenta a excitabilidade do nervo, promove a regeneração das fibras nervosas, melhora a contração muscular, a circulação sanguínea e a nutrição tecidual14,19. Com base nessas evidências, este estudo teve por objetivo acompanhar a evolução de um paciente com paralisia de Bell submetido ao tratamento com acupuntura.
MÉTODO
Trata-se de um estudo do tipo descritivo, realizado no Hospital das Clínicas da UFPE, na cidade de Recife, entre os meses de agosto e novembro de 2009. O projeto foi aprovado pelo Comitê de Ética em Pesquisa do Hospital da Restauração (CAAE no 1475.0.000.102-09).
Foram considerados como critérios de inclusão: voluntário com diagnóstico médico de paralisia facial periférica unilateral, com faixa etária de 20 a 60 anos, não importando o gênero e no máximo com duas semanas de lesão. E como critérios de exclusão: paciente gestante, paciente com marca-passo, lesão nervosa do tipo neurotmese e o não comparecimento injustificado do voluntário por duas sessões consecutivas.
Participou do estudo, uma paciente portadora de paralisia de Bell, encaminhada pelo serviço de neurologia do Hospital Geral de Areias. Durante a primeira consulta, a paciente foi esclarecida sobre a pesquisa e aceitou participar da mesma, assinando o Termo de Consentimento Livre e Esclarecido, sendo submetida à anamnese e à classificação segundo a Escala de House-Brackmann4. Essa escala é o método de avaliação da PFP mais comumente aceito e adotado, que avalia desde a função normal até a paralisia total dos músculos. Ainda na primeira sessão, foram realizados os testes de função muscular, segundo Kendall20, para comparar a evolução da simetria facial.
A paciente foi encaminhada ao setor de neurofisiologia clínica do referido hospital, onde foi realizado um teste eletroneuromiográfico por um médico especialista, antes do tratamento e repetido após 10 e 20 sessões da terapia, para avaliar o estado neurofisiológico do nervo facial e prognóstico de recuperação.
Os músculos da mímica facial utilizados como parâmetros de evolução nos testes de função muscular e na eletroneuromiografia foram: músculo frontal, músculo orbicular dos olhos, músculo orbicular da boca e o músculo mentoniano.
A voluntária foi submetida a um tratamento envolvendo técnicas de acupuntura, com duas sessões semanais de quarenta minutos de duração cada uma, perfazendo um total de 20 sessões, sendo utilizadas agulhas de acupuntura esterilizadas e descartáveis. Mesmo após as 20 sessões, o tratamento se manteve, dando-se continuidade até sua completa recuperação.
Vários pontos de acupuntura foram utilizados no tratamento. Nas primeiras dez sessões foram utilizados os seguintes pontos:
F3 (Taichong),
F8 (Ququan),
E41 (Jiexi),
BP6 (Sanyinjiao),
VB34 (Yanglingquan) e E8 (Touwei) em ambos os lados
e os pontos E45 (Ludui), IG4 (Hegu) e E3 (Juliao) no lado contralateral à lesão.
Nas dez sessões seguintes, foram utilizados os pontos:
E2 (Sibai), E3 (Juliao), E4 (Dicang), E6 (Jiache), E7 (Xiaguan), VB14 (Yangbai), TA17 (Yifeng) e Taiyang no lado paralisado
e os pontos E36 (Zusanli), IG4 (Hegu) e VB34 (Yanglingquan) em ambos os lados.
Os pontos de acupuntura foram selecionados de acordo com o diagnóstico da Medicina Tradicional Chinesa, onde engloba a semiologia da língua, a pulsologia, os sintomas, o aspecto visual do paciente; e de acordo com os resultados do diagnóstico foi traçada uma linha de tratamento na seleção dos pontos. Relato do Caso No dia 13/08/09, a paciente N. A. S., de 38 anos, foi encaminhada por um médico neurologista com diagnóstico de paralisia facial periférica idiopática para o tratamento com acupuntura. Neste mesmo dia, foi realizada a anamnese, onde a paciente relatou que no dia 30/07/09 acordou com o rosto “desfigurado” e um dia antes apresentou dor ao redor da orelha esquerda e na região occipital.
Foi observada assimetria facial a esquerda com paresia dos músculos, desvio de comissura labial para a direita, redução da linha naso-geniana, hiperacusia à esquerda, olho esquerdo irritado e lacrimejante, com discreto lagoftalmo e quando se alimentava ou ingeria líquido, referia dificuldade em manter o alimento na boca, bem como em perceber o sabor dos alimentos.
Após o ocorrido, a voluntária iniciou o uso de medicações sob orientação médica: nimesulida – 100mg (antiinflamatório, analgésico), 1 ao dia nos 5 primeiros dias; maleato de enalapril – 20mg associado a hidroclorotiazida – 12,5mg (indicados no tratamento da hipertensão arterial), 1 ao dia; sinvastatina – 10mg (indicado na hipercolesterolemia), 1 ao dia.
Antes do tratamento, durante a avaliação chinesa foi observado que a língua estava trêmula, com fissuras na área do estômago, cor normal, saburra branca e fina. Já o exame do pulso demonstrou excesso de Yang no fígado e deficiência do Qi do estômago e do Yin do rim. Após o tratamento, a língua não apresentava saburra, as fissuras reduziram sensivelmente e ainda estava trêmula. No exame do pulso permanecia uma plenitude do yang do fígado.
Durante a anamnese, foram realizados os testes de função muscular, a classificação segundo a escala de House-Brackmann e, em seguida, deu-se início a primeira sessão de acupuntura.
Um dia antes da anamnese, a paciente foi submetida à 1ª eletroneuromiografia. Esse exame foi repetido no dia 22/09, após dez sessões de acupuntura (1 mês e 11 dias depois da 1ª ENG) e no dia 28/10, após vinte sessões de acupuntura (2 meses e meio após a 1ª ENG).
RESULTADOS
Antes da terapia, a paciente apresentou, segundo a escala de House-Brackmann, grau V (disfunção severa), com assimetria em repouso e movimentação discretamente perceptível. Através dos testes de função muscular, também foi possível perceber assimetria diante dos movimentos dos músculos avaliados, sendo mais significativa nos músculos frontal e mentoniano.
Ao final do tratamento, a paciente apresentava simetria e tônus normais ao repouso, com uma leve fraqueza, notável apenas à inspeção próxima (House-Brackmann grau II – disfunção discreta). Em movimento, apresentava pequena assimetria na boca. Diante da reavaliação dos testes de função muscular, houve melhora significativa dos músculos frontal, orbicular dos olhos (ausência de lagoftalmo) e mentoniano, com função discretamente diminuída do orbicular da boca.
Foi observado, ainda, a permanência do lacrimejamento e maior controle em manter os alimentos na boca. Os resultados da eletroneuromiografia mostraram os potenciais de ação muscular nos músculos avaliados, tanto no lado afetado como no lado não afetado, de forma que foi possível calcular a amplitude da onda M no lado paralisado através de fórmulas específicas, que têm como base o somatório das amplitudes dos quatro músculos em questão (Tabela 1).
Houve uma sensível melhora na amplitude do potencial de ação muscular, que corresponde a uma média de fibras axonais íntegras, de forma que antes da terapia esse valor era de 18% e depois de 10 sessões de acupuntura (40 dias depois do 1º exame), aumentou 7%, apresentando ao final do tratamento (3 meses após o início da lesão) um valor de 31%. No entanto, no que diz respeito ao aspecto visual dos gráficos, não houve grandes avanços, apenas uma pequena atividade no músculo mentoniano após o tratamento. O músculo mentoniano foi o mais afetado pela paralisia (Figuras 1, 2, 3 e 4).
DISCUSSÃO
Nas lesões nervosas periféricas, o conhecimento do tipo de lesão permite estimar o prognóstico de recuperação. As lesões desmielinizantes, em muitos casos, estão associadas a uma rápida e completa recuperação. Já as lesões axonais, geralmente apresentam uma recuperação lenta e incompleta, de forma que as respostas eletrofisiológicas podem ser percebidas na unidade motora distal. Estas respostas são percebidas após a degeneração Walleriana, que é um processo onde ocorre fragmentação dos tubos neurais e neurofilamentos com perda de orientação longitudinal do axônio, iniciando-se em torno do 4º dia após a lesão e completando-se no 7º dia22,23.
Provavelmente, o primeiro mecanismo que promove recuperação de força após lesão nervosa, é a resolução do bloqueio de condução, que está associada a uma desmielinização22. Isto sugere que a paciente deste estudo tenha sofrido uma lesão mista, pois em 45 dias após a lesão, já foi possível perceber os primeiros movimentos em áreas paralisadas da hemiface afetada, o que é típico de uma lesão desmielinizante. Por outro lado, os dados da 1ª eletroneuromiografia revelaram um percentual de apenas 18% de fibras axonais íntegras, o que caracteriza uma lesão axonal moderada (axonotmese).

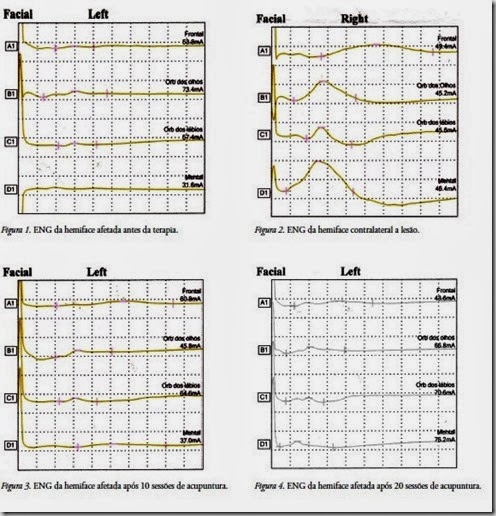
Após a resolução do bloqueio de condução, a reinervação iniciará pela formação de brotos distais a partir de fibras axonais preservadas22,23, o que dá a entender que, nesta paciente, o aumento do potencial de ação muscular no lado afetado, percebido através dos testes eletroneuromiográficos, tenha ocorrido a partir do brotamento de axônios poupados.
A regeneração axonal só seria possível após um período de 18 meses a partir do início da lesão, sendo a última etapa no processo de recuperação22.
A presença de função facial clinicamente normal não exclui a possibilidade de haver anormalidades no nervo facial, de modo que, mesmo após a recuperação clínica, as respostas eletrofisiológicas continuam sinalizando uma degeneração neural13,24. No presente estudo, isto pode ser confirmado comparando-se os registros clínicos e eletrofisiológicos. Os testes de função muscular realizados antes e após o tratamento, mostraram que a paciente obteve uma função muscular praticamente normal nos quatro músculos avaliados, ao passo que o último exame eletroneuromiográfico revelou um potencial de ação muscular, no lado afetado, de apenas 31%. Esses resultados podem ainda ser consolidados quando se observa a evolução da graduação no sistema de House-Brackmann.
A recuperação completa dependerá unicamente da regeneração axonal, que poderá ou não ocorrer, dependendo do grau de lesão do nervo. Quando ocorre este rebrotamento, as fibras axonais degeneradas poderão ser mal direcionadas ao órgão reinervado, de forma que o crescimento destas fibras ocorra em tubos endoneurais diferentes daqueles anteriormente por elas ocupadas, dando origem à reinervação aberrante, que é o caso da sincinesia (movimento involuntário a partir de movimentos voluntários) ou secreção glandular exarcebada3,22.
A eletroneuromiografia fornece dados suficientes para que se possa classificar a paralisia facial a partir do percentual da amplitude da onda M da hemiface afetada, de maneira que amplitudes menores que 10% indicam lesão severa e resultam em sequelas moderadas a graves, enquanto que amplitudes entre 10 a 30% indicam lesão moderada, com boa recuperação, mas nem sempre completa, podendo ser esperada algum tipo de sequela2,22. Neste estudo, a paciente apresentou, inicialmente, uma amplitude de 18%, supondo-se que a mesma poderia desenvolver alguma futura sequela, no entanto, ao final do tratamento havia uma função muscular praticamente normal, sendo necessário esperar uma regeneração axonal completa para saber se haveria reinervação aberrante.
Em um estudo retrospectivo envolvendo 1521 pacientes com paralisia de Bell, foi observado que sintomas prévios ao aparecimento da paralisia, como otalgia e cefaléia, assim como a instalação de início súbito, estavam associados a um bom prognóstico25. A paciente deste estudo apresentou situação similar, tanto com relação aos sintomas prévios como o modo de instalação da paralisia, demonstrando um bom prognóstico após três meses do início da lesão. Isto não descarta a hipótese de ter havido algum benefício por parte da acupuntura.
Existem vários estudos demonstrando melhora clínica de pacientes com PFP, após serem submetidos a tratamento com acupuntura, inclusive comparando com outras terapias convencionais, como corticóides, antivirais e vitaminas. Entretanto, na maioria desses estudos, não há evidências convincentes sobre a eficácia da acupuntura nesta patologia, devido a pobre qualidade metodológica1,6,14,26,27. Por outro lado, em uma revisão sistemática envolvendo acupuntura na paralisia de Bell, demonstrou-se um efeito terapêutico superior deste método em relação a outros tratamentos conservadores14.
Seria inviável comparar a atuação da acupuntura no presente estudo com outros ensaios na literatura pesquisada, pois existem diversas variáveis a serem analisadas, não havendo uma padronização com relação ao estágio da doença, os pontos utilizados, tempo de tratamento, duração das sessões, número de sessões, número de agulhas, patologias associadas, entre outras.
Segundo a filosofia oriental, a PFP ocorre como consequência da agressão do Vento, que invade os Canais de Energia que passam pela face e rompe a circulação de Qi e sangue, impedindo que os vasos e músculos recebam nutrição. Os Canais de Energia constituem meio de ligação entre o interior e o exterior, transmitindo as diversas formas de Qi28,29. Sendo assim, o tratamento pela acupuntura é direcionado a dispersar o Vento, desobstruindo os canais de Energia e regularizando o yin e yang. Os pontos locais do lado afetado são usados para a deficiência de Qi e sangue, já os pontos distais têm efeito de circular Qi pelos Canais de energia principais28.
Os Canais de Energia principais que circulam pelo corpo são bilaterais, simétricos e possuem circulação de Qi cruzada, que une o lado direito (yin) com o lado esquerdo (yang). Quando por alterações energéticas, ocorre dissociação entre o lado direito e o esquerdo, isto se manifestará por alterações unilaterais. O lado afetado é aquele que possui menos Qi em relação ao contralateral, propiciando a penetração e instalação de Qi perverso no Canal de Energia principal29.
Neste estudo, como estratégia inicial foi utilizada a técnica de tratamento “ao oposto” durante as dez primeiras sessões, com os pontos E45 (Ludui), IG4 (Hegu) e E3 (Juliao) no lado contralateral, associando com os pontos F3 (Taichong), F8 (Ququan), E41 (Jiexi), BP6 (Sanyinjiao), VB34 (Yanglingquan) e E8 (Touwei) em ambos os lados.
A finalidade do tratamento “ao oposto”, entre o lado direito e o esquerdo, é harmonizar o Qi dos dois hemicorpos, fortalecendo o lado sadio para que o Qi correto possa passar desse lado para o lado doente e assim, poder expulsar o Qi perverso. Esta técnica é particularmente utilizada nas manifestações agudas29.
No exame clínico, deve-se solicitar ao paciente que realize os movimentos da mímica facial para se detectar acertadamente a extensão da paralisia, proporcionando uma linha de conduta na seleção dos pontos locais28.
Durante este estudo, nas últimas dez sessões, foi priorizado o uso de pontos locais e ipsilaterais, a fim de devolver os movimentos de músculos ainda bem comprometidos, como o orbicular da boca e o mentoniano.
Ao final do tratamento, a eletroneuromiografia mostrou que ainda havia uma degeneração nervosa importante, sendo necessário o acompanhamento por vários meses para evitar o surgimento de complicações.
CONCLUSÕES
Neste estudo, foi possível observar que na PFP ocorre uma lesão nervosa que segue uma sequência natural de eventos neurofisiológicos, desde o início até a máxima recuperação, onde através de testes clínicos e eletrofisiológicos pode-se determinar o tipo de lesão, o processo de recuperação e comparar estes testes entre si, relacionando a função muscular com a degeneração nervosa.
Também foi descrita a visão da Medicina Chinesa com relação à ocorrência da PFP, assim como a forma de tratamento preconizada neste relato de caso. Apesar de haver vários estudos demonstrando os benefícios da acupuntura na PFP e de ter havido uma boa recuperação da paciente deste estudo num curto período de tempo, não se pode chegar a conclusões mais sólidas a respeito desta questão, uma vez que se trata de apenas um caso, sendo preciso a realização de ensaios mais detalhados com amostras expressivas para se deduzir algo sobre os efeitos positivos da acupuntura nesta patologia.
REFERÊNCIAS
1.Latorre EIP, Pérez OGR, Undargaraím LO, Pasin NA. Parálisis facial periférica a frígori. Terapia acupuntural. Arch Med Camagüey 2004;8:1-9. 2.Giner MJ, Alvarez AC. Parálisis facial periférica. Utilidad de la neurofisiología clínica. Rev Neurol 2003;36:991-6. 3.Preston DC, Shapiro BE. Electromyography and neuromuscular disorders “clinical – electrophysiologic correlations”. Washington Street: Butterworth-Heinemann, 1998, 368p. 4.Maruska MS, Almeida SM. Avaliação de métodos de tratamento fisioterápicos na paralisia facial periférica aguda (Dissertação). Curitiba: UFPA, 2004, 109p. 5.Finsterer J. Management of peripheral facial nerve palsy. Eur Arch Otorhinolaryngol 2008;265:743-52. http://dx.doi.org/10.1007/s00405-008-0646-4 6.Chen X, Li Y, Zheng H, Hu K, Zhang H, Zhao L, et al. A randomized controlled trial of acupuncture and moxibustion to treat Bell’s palsy according to different stages: Design and protocol. Contemp Clin Trials 2009;30:347-53. http://dx.doi.org/10.1016/j.cct.2009.02.006 7.Vasconcelos BEC, Dias E, Dantas WRM, Barros ES, Monteiro GQM. Paralisia facial periférica traumática. Rev. Cir. Traumatol. Buco-Maxilo-Fac 2001;1:13-20. 8.Calais LL, Gomez MVSG, Bento RF, Comerlatti LR. Avaliação funcional da mímica na paralisia facial central por acidente cerebrovascular. Pró-Fono R. Atual Cient 2005; 17:213-22. 9.Valença MM, Valença LPAA, Lima MCM. Paralisia facial periférica idiopática de Bell – A propósito de 180 pacientes. Arq Neuropsiquiatr 2001;59:733-9. 10.Garanhani MR, Cardoso JR, Capelli AMG, Ribeiro MC. Physical therapy in peripheral facial paralysis: retrospective study. Rev Bras Otorrinolaringol 2007;73:112-5. 11.Engström M, Jonsson L, Grindlund M, Stalberg E. Electroneurographic facial muscle pattern in Bell’s palsy. Otolaryngol Head Neck Surg 2000;122:290-7. 12.Touche R, Escalante K, Linares MT, Mesa J. Efectividad del tratamiento de fisioterapia en la parálisis facial periférica. Revisión sistemática. Rev Neurol 2008;46:714-8. 13.Qiu WW, Yin SS, Stucker FJ, Hoasjoe DK. Neurophysiological evaluation of acute facial paralysis in children. Int J Pediatr Otorhinolaryngol 1997;39:223-36. http://dx.doi.org/10.1016/S0165-5876(97)01498-5 14.Chen N, Zhou M, He L, Zhou D, Li N. Acupuncture for Bell’s palsy. Cochrane Database Syst Rev 2010;(8):CD002914. 15.Yeo SW, Lee DH, Jun BC, Chang KH, Park YS. Analysis of prognostic factors in Bell’s palsy and Ramsay Hunt syndrome. Auris Nasus Larynx 2007;34:159-64. http://dx.doi.org/10.1016/j.anl.2006.09.005 16.Falavigna A, Teles AR, Giustina AD, Kleber FD. Paralisia de Bell: fisiopatologia e tratamento. Sci Med 2008;18:177-83. 17.Scognamillo-szabó MVR, Bechara GH. Acupuntura: bases científicas e aplicações. Cienc. Rural 2001;31:1091-9. 18.Maslov B, Roje-Bedekovic M, Miskov S, Demarin V. Acupuncture treatment in facial palsy – clinical observations. Acta Clin Croat 2004;43:275-9. 19.Senna-fernandes V, França D, Cortez CM, Silva G, Pereira F. Acupuntura cinética: tratamento sistemático do aparelho locomotor e neuromuscular da face por acupuntura associada à cinesioterapia. Fisioter Bras 2003;4:185-94. 20.Kendall FE, McCreary EK, Provance PG. Músculos: provas e funções. 4ª ed. São Paulo: Manole, 1995, 453p. 21.Kiziltan ME, Uluduz D, Yaman M, Uzun N. Electrophysiological findings of acute peripheral facial palsy in diabetic and non-diabetic patients. Neurosci Lett 2007;418:222-6. http://dx.doi.org/10.1016/j.neulet.2007.03.028 22.Robinson LR. Traumatic injury to peripheral nerves. Muscle Nerve 2000; 23:863-73. http://dx.doi.org/10.1002/(SICI)1097-4598(200006)23:6<863::AID-MUS4>3.0.CO;2-0 Rev Neurocienc 2012;20(2):246-253 253 relato de caso 23.Miller RG. Injury to peripheral motor nerves. Muscle Nerve 1987;10:698- 710. http://dx.doi.org/10.1002/mus.880100805 24.Rosler KM, Magistris MR, Glocker FX, Kohler A, Deuschl G, Hess CW. Electrophysiological characteristics of lesions in facial palsies of different etiologies. A study using electrical and magnetic stimulation techniques. Electroenceph clin Neurophysiol 1995;97:355-68. http://dx.doi.org/10.1016/0924-980X(95)00134-7 25.Kasse CA, Cruz OLM, Leonhardt FD, Testa JRG, Ferri RG, Viertler EY. Valor prognóstico de dados clínicos em paralisia de Bell. Rev Bras Otorrinolaringol 2005;71:454-8. 26.Ying L, Fan RL, Shu-guang Y, Chang-du L, Ling-xiang H, Dong Z, et al. Efficacy of acupuncture and moxibustion in treating Bell’s palsy: a multicenter randomized controlled trial in China. Chin Med J 2004;117:1502-6. 27.Latorre EIP. Tratamiento acupuntural vs esteroides en la paralisis facial periferica de bell. Arch Med Camagüey 1998;2:56-65. 28.Maciocia G. Os Fundamentos da Medicina Chinesa. São Paulo: Roca, 1996, 658p. 29.Yamamura Y. Acupuntura Tradicional – A Arte de Inserir. 2ª ed. São Paulo: Roca, 2001, 919p.
CRÉDITOS: Barros HC, Barros ALS, Nascimento MPR. Uso da Acupuntura no Tratamento da Paralisia Facial Periférica - Estudo de Caso. Rev Neurocienc 2012;20(2):246-253. PARA BAIXAR O ARTIGO EM PDF CLIQUE AQUI.
___________
Se você, ou uma pessoa que você ama, sofre com problemas de saúde de difícil solução e fica vagando por vários profissionais que às vezes não lhe dispensam a atenção que você quer e precisa ou, por outro lado, faz tratamentos longos e caros sem experimentar uma melhora, talvez seja a hora de você se consultar com um ACUPUNTURISTA!
Não espere o agravamento do problema. Marque hoje mesmo uma consulta e se surpreenda!
ENTRE EM CONTATO CONOSCO!
NOTA EXPLICATIVA: O que é Acupuntura? A Acupuntura é uma técnica milenar da Medicina Tradicional Chinesa, bem como a auriculoterapia, moxabustão, ventosaterapia,an-ma e a reflexologia, dentre outras. É considerada como uma medicina alternativa ou complementar. Os pontos da Acupuntura utilizados nas sessões tratam desde uma lombalgia até problemas mais graves. Os pontos de Acupuntura atuam também de forma bastante eficaz sobre as dores, stress, vícios e na estética - acupuntura estética. O acupunturista integra os esforços da fisoterapia, da homeopatia, da medicina convencional e de inúmeras outras áreas, incluindo aí demais especialidades abarcadas pelas terapias alternativas. A Eidos Acupuntura e Medicina Chinesa está sediada em Curitiba, Paraná. Em nossa clínica o acupunturista utiliza principalmente a técnica chinesa complementada por outras técnicas milenares igualmente fundamentadas nos pontos de Acupuntura para proporcionar saúde, beleza, bem-estar e qualidade de vida aos nossos pacientes.





 10.12.13
10.12.13